Le forme acute (cioè di recente insorgenza) di orticaria, specialmente nel bambino, possono essere causate da allergie alimentari o da recenti infezioni respiratorie. Anche le allergie ai farmaci possono presentarsi con un’orticaria acuta.
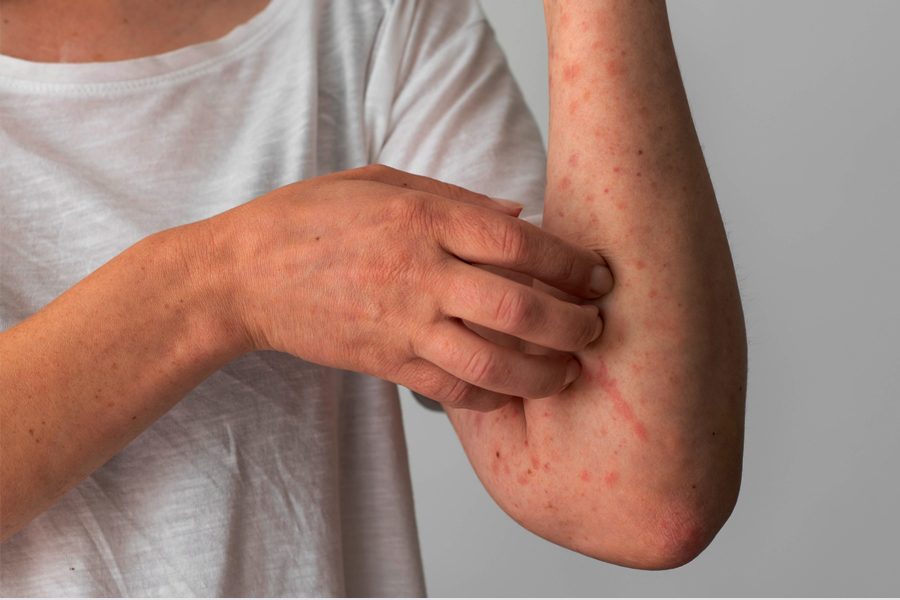
L’orticaria è una malattie dermatologiche caratterizzata dall’improvvisa comparsa di un’eruzione cutanea di colore rosso e spesso associata a prurito, dovuta all'infiammazione della pelle.
Può manifestarsi in qualsiasi zona di cute dell’organismo, dal cuoio capelluto alla pianta dei piedi, ma solitamente si localizza al volto e agli arti. Pur essendo molto fastidiosa a causa del prurito e delle sue temporanee manifestazioni cutanee, l’orticaria in genere non comporta alcun rischio per il paziente e non lascia segni permanenti (i pomfi, infatti, regrediscono spontaneamente). Può essere provocata da numerose cause, tra cui rientrano reazioni allergiche, punture di insetto, stress emotivi, esercizio fisico e temperature rigide.
Le cause dell'orticaria
L’orticaria è causata da un rilascio di istamina che fa seguito al contatto/consumo di specifiche sostanze; l’istamina provoca la dilatazione dei vasi sanguigni, che ha come conseguenza la comparsa del tipico rossore e gonfiore.
Tra le principali cause dell’orticaria si contano:
Reazioni allergiche (dovute sia al contatto o all’inalazione di sostanze chimiche particolari, ma anche all’ingestione di alcuni alimenti o alla puntura di insetti)
Stimoli fisici (caldo o freddo eccessivi)
Infezioni (alcuni tipi di virus possono causare l’orticaria, specialmente nei bambini)
Assunzione di alcuni tipi di farmaci o di liquidi di contrasto (in particolare, quelli che favoriscono il rilascio di istamina)
Malattie autoimmuni.
I sintomi dell'orticaria
Tra i segnali e i sintomi della presenza dell’orticaria troviamo:
prurito, che in alcuni casi può essere molto forte,
segni sulla pelle (piaghe o rigonfiamenti che prendono il nome di pomfi) in rilievo, rossi o biancastri, di varie dimensioni,
una singola macchia o un gruppo di macchie che può coprire zone estese di pelle,
scomparsa delle macchie proprio mentre ne appaiono di nuove: sembra che il disturbo si sposti,
sensazione di bruciore o di punture come di ortica nella zona colpita.
Può comparire solo su una piccola parte del corpo o estendersi su superfici anche molto ampie. L’orticaria può essere acuta oppure cronica.
Per definizione, l’orticaria acuta può durare da meno di ventiquattro ore fino a sei settimane, mentre l’orticaria cronica dura più di sei settimane (a volte un singolo episodio si può protrarre per mesi o per anni).
La forma cronica tende ad andare e venire, ma molti soggetti riferiscono che alcune condizioni o sostanze possano favorirne la ricomparsa:
stress,
alcol,
caffeina,
temperature calde,
pressione prolungata sulla pelle, per esempio indossando indumenti stretti,
farmaci (per esempio antinfiammatori),
alcuni additivi alimentari,
punture di insetti,
esposizione a fonti di calore, freddo, pressione o acqua.
Fattori di rischio
I fattori di rischio sono quelle condizioni che aumentano il rischio di sviluppare una patologia, pur non essendone direttamente la causa. Per quel che riguarda l’orticaria i fattori di rischio sono i seguenti:
Età: L’orticaria comincia a manifestarsi più frequentemente dopo l’adolescenza, in particolare nella fascia di età tra i 20 e i 30 anni.
Familiarità: Sono considerati soggetti maggiormente a rischio di sviluppare orticaria coloro che hanno parenti che soffrono della stessa condizione.
Malattie allergiche: Le persone che soffrono o hanno sofferto in passato di manifestazioni allergiche di qualsiasi tipo (rinite allergica, dermatite atopica, asma) sono più suscettibili allo sviluppo di questa malattia.
Malattie autoimmuni: Come già accennato nella sezione delle cause, anche la presenza di malattie autoimmuni (specialmente a carico della tiroide) si associa allo sviluppo di orticaria.
Diagnosi
La diagnosi si basa sulla presenza di segni e sintomi clinici quali pomfi, prurito e angioedema. Tuttavia questi sintomi non sono specifici solo di questa malattia: per questo è necessario rivolgersi ad un dermatologo o un allergologo specializzato in orticaria per una diagnosi corretta.
Non servono quindi test diagnostici particolari, anche se in casi specifici (ad esempio in alcune forme croniche) possono essere utili alcuni accertamenti, come ad esempio un esame del sangue, per escludere eventuali cause secondarie. Ulteriori test diagnostici vanno poi valutati sulla base della storia raccontata dal paziente e delle caratteristiche cliniche della sua orticaria.
Nei pazienti che non rispondono al trattamento o manifestano gravi sintomi ricorrenti, le seguenti indagini possono essere utili per valutare una causa sospetta e per escludere altre patologie:
Esame emocromocitometrico completo: permette di identificare alterazioni quantitative delle cellule ematiche e un'eventuale eosinofilia causata da allergia o infezioni;
Velocità di sedimentazione degli eritrociti (VES), PCR e altri parametri indicativi d'infiammazione: possono aiutare a identificare eventuali condizioni autoimmuni;
Esame di un campione di feci: può evidenziare la presenza di parassiti intestinali;
Test di funzionalità tiroidea e il dosaggio di anticorpi antitiroidei;
Test della funzionalità epatica e renale;
Se i pomfi sono persistenti, una biopsia cutanea può identificare una eventuale vasculite.
Trattamenti e cure dell’orticaria
L’orticaria si risolve spontaneamente entro pochi giorni nella maggior parte dei casi, e non richiede un trattamento specifico. In caso di predisposizione al disturbo, è importante evitare alcuni fattori di rischio, come l'alcool e il fumo, lo stress emotivo e fisico, l’esposizione a temperature estreme.
La terapia iniziale prevede l’uso degli antistaminici a dosaggio graduale, in modo da controllare i sintomi della malattia. In caso di mancata risposta e nel caso di forme croniche sono a disposizione anche farmaci biologici come gli anticorpi monoclonali.
Anche se l’orticaria non è una malattia allergica può essere utile limitare anche l’assunzione di cibi che contengono elevati livelli di istamina: questa molecola è infatti il principale mediatore chimico responsabile del prurito, e ciò contribuisce a controllare meglio i sintomi.
Per saperne di più contatta uno dei nostri specialisti in Allergologia e Immunologia
